Orientações para uma cirurgia urológica segura

É natural surgirem dúvidas quando vamos ser submetidos a uma cirurgia. Por isso, elaborei essa matéria para dar orientações que vão auxiliar você a se preparar para a cirurgia e ter uma excelente recuperação no pós-operatório.
A partir do momento em que o seu urologista indica um procedimento cirúrgico, você vai passar por três períodos distintos: pré-operatório, internação hospitalar e pós-operatório. Vou explicar detalhadamente a importância de cada período e passar algumas orientações importantes.
Pré-operatório
Esse período se inicia após o seu urologista constatar a necessidade de uma cirurgia para tratar alguma doença urológica, como fimose, hidrocele (líquido no escroto), cálculo renal, hiperplasia da próstata ou câncer de rim, ureter, bexiga e próstata.
No consultório, o urologista explica a razão pela qual você necessita de um procedimento cirúrgico, o plano terapêutico, incluindo como a cirurgia é realizada, o tempo operatório estimado, tipo de anestesia, tempo de internação, quais os riscos envolvidos e irá fornecer orientações sobre a recuperação no pós-operatório.
Caso o paciente concorde com a indicação do tratamento cirúrgico, deseje realizá-lo e compreenda os riscos envolvidos, inicia-se o primeiro período chamado pré-operatório.
Esse período começa no momento da indicação da cirurgia e termina no momento da sua internação hospitalar para a realização da cirurgia.
Conheça as etapas do período pré-operatório.
1) Solicitação da autorização e agendamento da cirurgia
Inicialmente, a secretaria entrará em contato para solicitar o número da sua carteirinha do convênio e um documento pessoal com foto. Esses dados são utilizados para solicitar a liberação da autorização da cirurgia junto ao seu convênio.
Enviamos um relatório detalhado ao convênio solicitando a autorização da sua cirurgia. Nesse momento, vamos escolher o hospital onde será realizada a sua cirurgia.
O prazo estabelecido pela Agência Nacional de Saúde Suplementar (ANS) para que seu convênio autorize a cirurgia eletiva é de 21 dias úteis. Por isso, geralmente a cirurgia eletiva é agendada para aproximadamente 1 mês após a data de solicitação, porém esse período pode variar um pouco dependendo do convênio.
Caso a sua cirurgia seja particular, a equipe solicitará um orçamento ao hospital de sua preferência referente aos custos hospitalares estimados.
Após a sua concordância com os custos envolvidos, é realizado o agendamento da data e horário da sua cirurgia.
2) Exames pré-operatórios
Enquanto aguardamos a liberação da sua cirurgia, realizamos os seus exames pré-operatórios.
Esses exames têm como objetivo identificar e corrigir possíveis fatores que possam aumentar o risco de complicações durante a sua cirurgia e recuperação. Além disso, os exames são importantes para a realização do procedimento anestésico de forma segura.
Alguns exemplos de fatores que necessitam ser identificados e corrigidos no pré-operatório incluem a presença de anemia, diabetes descompensada, alterações da coagulação, avaliação da função renal, pulmonar e cardiológica.
Por isso, para a maioria dos pacientes, solicitamos exames de sangue (laboratoriais), radiografia de tórax e eletrocardiograma. Os exames de sangue permitem avaliar a presença de diabetes, anemia, função renal e coagulação.
A radiografia de tórax permite identificar algumas alterações cardíacas e pulmonares. O eletrocardiograma consegue identificar algumas arritmias e outras alterações.
A validade dos exames depende de alguns fatores como presença de doenças prévias e complexidade da cirurgia, podendo variar entre 3 e 6 meses.
Em alguns casos específicos, podemos solicitar exames adicionais, como ecocardiograma, ou uma carta de liberação cirúrgica para um médico de outra especialidade como cardiologista, pneumologista ou outro especialista.
No dia da sua cirurgia, o anestesista vai analisar com cuidado todos os exames antes de dar início à sua anestesia. Por isso, não se esqueça de levar todos os seus exames impressos no dia da sua cirurgia.
3) Exames de imagem
Algumas cirurgias podem ser indicadas com base no que avaliamos no exame clínico do paciente na consulta médica, sem a necessidade de um exame de imagem.
A presença de fimose, desejo de vasectomia e lesões na pele do pênis são exemplos de situações que não necessitam de exames de imagem para confirmação diagnóstica.
Por outro lado, pacientes com cálculo ou nódulo renal, doenças na próstata ou alterações na bolsa escrotal geralmente são investigados com exames de imagem como ultrassonografia, tomografia ou ressonância magnética.
Os exames de imagem mais utilizados pelo urologista são ultrassonografia de próstata, ultrassonografia de vias urinárias, ultrassonografia pélvica, ultrassonografia doppler de testículos ou escrotal, ultrassonografia da região inguinal, tomografia computadorizada de abdome total ou ressonância magnética de abdome total.
Se você fez qualquer exame de imagem para o seu diagnóstico, não se esqueça de levá-lo no dia da sua cirurgia. Sempre que possível, leve o laudo e a imagem disponível.
Isso é muito importante, pois planejamos a sua cirurgia com base na imagem e laudo desses exames.
4) Medicamentos que você utiliza
Crie uma lista completa dos medicamentos que você utiliza diariamente e leve essa lista no momento da internação. Coloque o nome e a dose do medicamento e o horário que você os utiliza.
No momento da internação, a equipe de enfermagem sempre perguntará quais medicações você utiliza diariamente. Por isso, ter uma lista será de grande ajuda para você.
Se você tem alguma alergia a medicamentos, por favor, nos avise. Além disso, sempre que for receber algum medicamento, pergunte o que está sendo administrado. Assim, você pode confirmar o medicamento e recebê-lo com segurança.
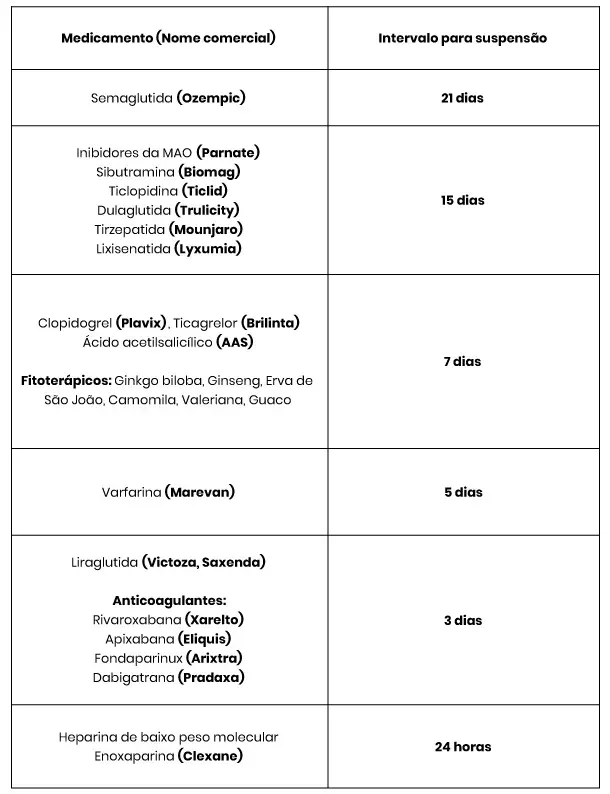
Alguns medicamentos podem aumentar o risco de sangramento durante a cirurgia ou interferir no processo da anestesia. Portanto, é muito importante que você verifique com cuidado se não utiliza nenhum dos medicamentos que listamos na tabela de medicações que devem ser suspensas antes da cirurgia.
A tabela de medicações que devem ser suspensas antes da cirurgia inclui medicamentos para tratamento de doenças cardíacas, trombose, arritmia cardíaca, diabetes, depressão e emagrecimento, além de alguns fitoterápicos (medicamentos obtidos das plantas).
Alguns desses medicamentos também possuem restrição no pós-operatório, por isso, se você precisou interromper algum medicamento, avise o seu cirurgião para que possa orientá-lo quando retomar o seu uso diário.
Veja a lista dos medicamentos e o período que devemos parar de usar antes da cirurgia. Se você utiliza qualquer medicamento da lista, por favor, nos avise para que possamos programar a suspensão ou substituição do medicamento.
Se você utiliza algum medicamento manipulado, é preciso verificar todos os compostos incluídos. Se tiver qualquer dúvida, entre em contato com a nossa equipe.
Que medicações devo suspender e quando?
Confira abaixo quais medicações você deve parar de tomar antes de realizar uma cirurgia eletiva.
5) No dia anterior à cirurgia
A secretária vai confirmar a data e horário programado para a sua cirurgia. Além disso, o hospital vai entrar em contato, confirmando a sua internação.
Nesse momento, você vai receber a orientação da localização do setor de internação e o horário que você deve chegar ao hospital. Em geral, o hospital recomenda chegar duas a três horas antes do horário da sua cirurgia para realizar o processo de internação.
Você vai precisar de um acompanhante, maior de idade, no momento da internação e alta hospitalar. Quando o hospital entrar em contato, verifique se você tem direito a que o acompanhante fique com você durante todo o período de internação.
Para a realização de uma cirurgia segura, siga atentamente as orientações importantes a seguir:
A) Alimentação: faça refeições leves, ricas em alimentos de fácil digestão. Evite consumir alimentos gordurosos e derivados do leite de vaca.
B) Jejum: você vai iniciar o seu jejum 8 horas antes do horário da cirurgia. Você não deve se alimentar ou ingerir líquidos. A única exceção é que você pode ingerir um pouco de líquidos claros (água, água de coco, Gatorade®) até 4 horas antes da sua cirurgia.
C) Banho: no dia da cirurgia, o seu cabelo deve estar bem seco. Por isso, não lave o cabelo no dia da cirurgia, faça-o no dia anterior. Não utilize cremes, gel ou outros produtos no cabelo depois do seu banho.
D) Adornos estéticos: retire cílios e/ou cabelos postiços, esmalte, unhas em gel ou postiças e piercings. Adornos que contenham metais ou pigmentos metalizados podem ocasionar risco de queimaduras durante a cirurgia devido ao uso do bisturi elétrico em alguns pacientes. O esmalte e unhas em gel/postiças podem prejudicar a leitura da oxigenação durante a anestesia.
E) Depilação: não realize depilação ou retire pelos da região a ser operada com lâminas de barbear, pois esses métodos causam pequenas lesões na pele, aumentando o risco de infecção na ferida operatória. No momento da cirurgia, realizaremos a tricotomia (retirada dos pelos) da região a ser operada.
F) Itens pessoais para levar na internação: roupas íntimas, materiais de higiene (escova de dente, pasta, pente ou escova para o cabelo etc.), uma troca de roupa confortável para o momento da alta, chinelo e/ou tênis. Quando o hospital ligar para confirmar a sua cirurgia, confirme os itens que você deve levar.
G) Documentos/itens que devo levar no dia da cirurgia: no dia anterior à sua cirurgia, separe os itens da lista abaixo. No dia da internação, ficamos ansiosos e corremos o risco de esquecer documentos importantes!
- Carteirinha do convênio
- Documento pessoal com foto
- Exames pré-operatórios e carta de liberação de outro especialista, se necessário
- Exames de imagem (ultrassonografia, tomografia, ressonância ou outros exames
- Lista de medicamentos de uso contínuo e alergias
- Termo de consentimento cirúrgico (se o cirurgião já lhe entregou)
- Itens pessoais (materiais de higiene pessoal e roupas)
No dia da sua cirurgia (internação hospitalar)
Você vai se internar no dia e horário informados pelo hospital. Não se esqueça de levar todos os documentos e itens citados no item G do pré-operatório. Também não se esqueça de levar um acompanhante, maior de idade, no momento da sua internação. Você deve estar em jejum conforme orientado pelo seu médico.
Antes de ser encaminhado ao centro cirúrgico, você vai assinar o termo de consentimento com o cirurgião e com o anestesista. Se o cirurgião lhe entregou o termo no consultório, entregue para o enfermeiro na unidade de internação. Você vai assinar o termo do anestesista após ele esclarecer as suas dúvidas.
Tome banho antes da sua cirurgia. Você não pode molhar o cabelo ou passar qualquer produto. O seu próximo banho será na noite do dia seguinte à sua cirurgia.
Alguns fatores podem alterar a data da sua cirurgia ou o horário previsto, como a liberação da autorização pelo convênio médico ou a disponibilidade da sala cirúrgica na data e horário planejados em determinado hospital.
É importante lembrar que, no dia da sua cirurgia, alguns procedimentos programados no centro cirúrgico podem demorar um pouco mais do que o previsto. Isso pode, ocasionalmente, atrasar um pouco o horário de início da sua cirurgia.
Ao término da cirurgia, entraremos em contato com o seu familiar ou acompanhante para dar notícias. Você ficará em observação por 1-2 horas no centro cirúrgico, antes de ser encaminhado para a sua acomodação.
Você poderá receber alta hospitalar no mesmo dia, se for submetido a procedimentos menos complexos, como cirurgia de fimose, vasectomia, cirurgia escrotal ou cirurgia para cálculo renal. A maioria das cirurgias eletivas mais complexas precisam de internação por 1-2 dias, mas existem algumas situações que necessitam de internações mais prolongadas.
No momento da alta hospitalar, você vai receber um documento chamado “Resumo de Alta” que contém as informações sobre sua internação e o procedimento cirúrgico realizado, além das receitas e atestado médico para permanecer em repouso relativo durante o período de recuperação.
Recuperação após a cirurgia (pós-operatório)
O seu pós-operatório se inicia no momento da alta hospitalar. É um período muito importante para que você tenha uma excelente recuperação e é fundamental para o sucesso da sua cirurgia.
Para auxiliar na sua recuperação seguem algumas orientações.
A) Medicações: você vai receber antibiótico por alguns dias, além de analgésicos e anti-inflamatórios para controle da dor. Siga rigorosamente a orientação da receita médica e tome regularmente os medicamentos indicados. É normal sentir um leve desconforto na região operada.
B) Medicações de uso contínuo: caso faça uso de medicações anticoagulantes (Marevan, Plavix, Brilinta, Clopidogrel, Ticagrelor) ou anti-agregantes plaquetários (AAS), aguarde a liberação do cirurgião antes de retomar o uso. Se você suspendeu qualquer medicamento constante da lista desta página, você deve receber orientação médica para poder retomar o uso.
C) Banho: você poderá tomar banho morno no dia seguinte à cirurgia, no período da noite. Todas as atividades de cuidado pessoal como escovar os dentes, pentear os cabelos, etc. podem ser realizadas normalmente. A cicatriz pode ser lavada suavemente durante o banho com água morna e sabonete. Se desejar, você pode usar sabonete antisséptico, como Soapelle® ou Soapex®. Deixe a região bem seca antes de fazer um novo curativo.
D) Alimentação: alimente-se normalmente depois da cirurgia. Inicie com uma dieta mais leve e gradativamente retorne à sua rotina alimentar. Hidrate-se bem com água, sucos e chás.
E) Curativo: geralmente o seu curativo deve ser trocado uma vez por dia, no momento do banho. Todo curativo que estiver molhado ou sujo (secreções ou sangue) deve ser trocado regularmente. Mas, alguns curativos impermeáveis podem permanecer por 5 a 7 dias sem a necessidade de troca, desde que permaneçam secos e sem sujidade (secreções ou sangue). Caso o cirurgião utilize algum curativo específico, ele vai explicar detalhadamente o cuidado no momento da sua alta.
F) Repouso relativo: você deve permanecer em casa, em ambiente tranquilo, para uma boa recuperação. Evite esforços físicos intensos, como pegar criança ou pet no colo, dirigir, atividade sexual, permanecer longos períodos em pé, empurrar objetos ou carregar peso, até a liberação médica no seu retorno.
Saiba a estimativa do período de repouso para que você possa se programar antes da sua cirurgia:
1) Cirurgia de postectomia (fimose) e vasectomia – 5 a 7 dias
2) Cirurgia escrotal (cistos ou hidrocele) – 5 a 7 dias
3) Cirurgia de varicocele – 5 a 7 dias
4) Cirurgia de cálculo renal – 5 a 7 dias
5) Cirurgia laparoscópica – 10-14 dias
6) Cirurgia endoscópica (RTU bexiga ou próstata) – 10 a 14 dias
7) Cirurgias maiores (retirada do rim ou da próstata) – 14 dias
Cirurgias menos complexas (cirurgias listadas acima de 1 até 4): pelo menos 3 dias de repouso
Cirurgia complexa (cirurgias listadas acima de 5 até 7): pelo menos 7 dias de repouso
G) Home office: se você for trabalhar em casa, em um ambiente tranquilo e sem esforço físico, é possível retornar mais precocemente ao seu trabalho, mas depende muito da evolução de cada paciente. O importante é você estar confortável para poder se concentrar e realizar as suas tarefas. Não esqueça de tomar regularmente os seus medicamentos!




